Vous sont exposées ici les raisons de
l'acte, son déroulement, les
conséquences habituelles et les risques fréquents ou
graves normalement
prévisibles.
PROSTATECTOMIE TOTALE
L'intervention qui vous est proposée est destinée
à enlever votre prostate qui est atteinte d'une tumeur maligne.
Elle est le plus souvent réalisée dans notre
département d’urologie par chirurgie
laparoscopique.
LA PROSTATE
La prostate est une glande qui participe à la formation du
sperme.
Elle est située sous la vessie et est traversée par le
canal de l'urètre. Elle est
à proximité du
système sphinctérien qui assure la continence urinaire et
des nerfs de l'érection.
Les vésicules séminales sont le réservoir du
sperme et s'abouchent directement dans la prostate.
POURQUOI CETTE
INTERVENTION ?
Les biopsies de prostate ont mis en
évidence une tumeur
maligne. Le but de cette intervention est d'enlever la tumeur et la
glande prostatique dans son ensemble avec les vésicules
séminales.
L'absence de traitement expose aux risques évolutifs de la
tumeur, localement et à distance sous forme de métastases.
EXISTE T'IL D'AUTRES
POSSIBILITES ?
Il existe d'autres traitements du cancer de la prostate (cliquer sur cancer de prostate pour en savoir
plus).
Le choix de la chirurgie a tenu compte de votre âge, de votre
état général et des caractéristiques de
votre tumeur.
PREPARATION A
L'INTERVENTION
Une consultation d'anesthésie avec examens de sang et d'urine
est nécessaire quelques jours avant l'intervention.
TECHNIQUE OPERATOIRE
L'opération se déroule sous anesthésie
générale.
Dans notre département d’urologie cette intervention est en
général pratiquée par chirurgie
laparoscopique.
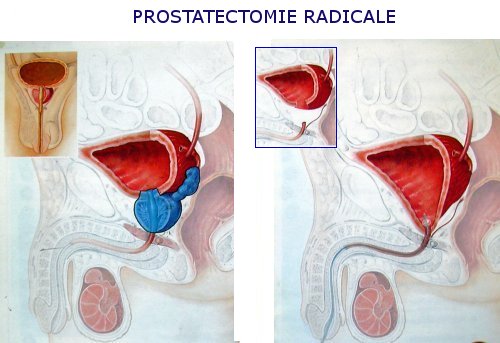
La prostate est retirée en totalité, ainsi que les
vésicules séminales. La continuité entre la vessie
et l'urètre est rétablie par des sutures utilisant des
fils. En fin d'intervention une sonde urinaire est mise en place dans
la vessie par le canal de l'urètre pour favoriser la
cicatrisation. Le site opératoire est drainé pendant
quelques jours.
|
vessie
Prostate
(à enlever)
Vésicule
séminal (à enlever)
Stade
intermédiaire avant suture
Suture
réalisée
|
Dans certains cas, un prélèvement de
ganglion lymphatique du petit bassin est effectué au
début de l'intervention, pour rechercher une
dissémination microscopique du cancer qui pourrait conduire
à un arrêt de l'opération.
SUITES HABITUELLES
La douleur liée à l'intervention relève de
médicaments antalgiques qui vous seront administrés
régulièrement.
Un traitement anticoagulant par injection sous cutanée
quotidienne est réalisé afin de prévenir le risque
de phlébite et d'embolie pulmonaire.
Le lever est habituellement autorisé dès les premiers
jours ainsi que la reprise de l'alimentation.
Le moment de l'ablation du ou des drains est variable et sera
défini par le chirurgien.
La sonde urinaire est habituellement bien tolérée, mais
elle peut parfois entraîner une gêne.
Le temps de maintien de la sonde urinaire et la durée
d'hospitalisation seront précisés par votre chirurgien.
Après l'ablation de la sonde vésicale, une incontinence
urinaire, parfois importante, est habituelle. Cette incontinence est le
plus souvent temporaire et régresse dans un délai de
quelques semaines à quelques mois chez environ 9 hommes sur 10.
Une rééducation musculaire simple du
périnée et du sphincter est conseillée. Des
séances de rééducation par un
kinésithérapeute sont parfois utiles.
La durée de la convalescence et la date de reprise du travail ou
d'une activité physique normale dépendent de la voie
d'abord et de votre âge. Un à deux mois sont parfois
nécessaires pour retrouver votre forme d'avant
l'opération.
La prostate est analysée sous microscope par le médecin
anatomo-pathologiste qui précise si la tumeur est limitée
à la prostate ou si elle s'est étendue au-delà.
Dans ce cas, il y a un risque de récidive et un traitement
complémentaire après l'intervention par rayons ou
médicaments peut alors être nécessaire.
Le suivi après l'intervention répond à deux
objectifs : surveiller l'absence de récidive tumorale
principalement par dosage du PSA et évaluer la façon dont
vous urinez ainsi que la fonction sexuelle.
RISQUES ET
COMPLICATIONS
Toute intervention chirurgicale comporte un certain pourcentage de
complications et de risques y compris vitaux, tenant non seulement
à la maladie dont vous êtes affecté, mais
également à des variations individuelles qui ne sont pas
toujours prévisibles. Certaines de ces complications sont de
survenue exceptionnelles et peuvent parfois n'être pas
guérissables.
Au cours de cette intervention, le chirurgien peut se trouver en face
d'une découverte ou d'un événement imprévu
nécessitant
Des actes complémentaires ou différents de ceux
prévus initialement, voire une interruption du protocole
prévu.
Certaines complications sont liées à votre état
général et à l'anesthésie ; elles vous
seront expliquées lors de la consultation
préopératoire avec le médecin anesthésiste
et sont possibles dans toute intervention chirurgicale, en particulier
le risque de phlébite et d'embolie pulmonaire dans ce type
d'intervention.
D'autres complications directement en relation avec le geste
opératoire de prostatectomie sont possibles, bien que rares :
1) RISQUE VITAL
EXCEPTIONNEL PAR HEMORRAGIE
2) COMPLICATIONS
PENDANT L'OPERATION ET COMPLICATIONS POST-OPERATOIRES PRECOCES
- hémorragie pouvant nécessiter une transfusion
sanguine.
- lésion de l'uretère nécessitant une
réparation.
- plaie du rectum du fait de sa proximité avec la prostate et
donc de la tumeur : elle est le plus souvent réparée
immédiatement, sans séquelles ; parfois, elle ne peut
être suturée avec étanchéité ou passe
inaperçue, et se complique secondairement : dans ces cas, un
anus artificiel temporaire pendant 2 à 3 mois est indispensable
pour permettre la cicatrisation de la plaie.
- infection urinaire justifiant d'un traitement antibiotique.
- hématome au niveau de la plaie : il guérit le plus
souvent avec des soins locaux et oblige exceptionnellement à une
réintervention.
- fuite d'urine par le drain qui se tarit en général par
un drainage prolongé et le maintien plus longtemps de la sonde
urinaire.
- écoulement de lymphe ou collection pelvienne
(lymphocèle) en cas de prélèvement des ganglions ;
une réintervention est rarement nécessaire.
3) COMPLICATIONS
TARDIVES
- Incontinence urinaire
L'incontinence urinaire permanente et définitive est
exceptionnelle (environ 3% des cas).
L'incontinence se limite le plus souvent à des fuites de
quelques gouttes d'urine lors d'efforts importants (10 à 15% des
cas). La continence s'améliorant au cours du temps, il est
conseillé d'attendre au moins 3 à 6 mois avant
d'envisager, en cas d'incontinence urinaire permanente, une
intervention complémentaire.
- Troubles sexuels.
Le risque de perte de l'érection est élevé et
augmente avec l'âge et la taille de la tumeur. Sa
fréquence est estimée entre 30 et 100% des cas.
Malgré tous les progrès techniques chirurgicaux
réalisés, il est impossible de garantir le maintien d'une
érection complète ou partielle après
l'intervention. Un délai allant jusqu'à deux ans peut
être nécessaire avant le retour d'une fonction sexuelle.
Dans le cas où il persiste une difficulté
érectile, différents traitements pour restaurer
l'érection pourront être proposés.
D'autre part cette intervention supprime définitivement
l'éjaculation mais n'enlève pas la sensation de plaisir
au moment d'un rapport sexuel.
- Rétrécissement urétral. La suture entre la
vessie et l'urètre peut cicatriser en entraînant une
réaction de fibrose et un rétrécissement (moins de
5 % des cas). Il nécessite alors une intervention
d'élargissement par les voies naturelles.